پستان برجستگی گردی است که درون فاشیای سطحی قسمت بالایی قفسه ی سینه روی عضله ی بزرگ قرار دارد. خون پستان به وسیله شاخه های شریانی سینه ای از شریان های زیر بغلی، درون سینه ای و بین دنده ای تأمین می گردد.خون وریدی پستان نیز به همین ترتیب تخلیه می شود. شایعترین نشانه ی بیماری سرطان پستان، توده ی قابل لمس است. سن متوسط بروز بیماری 60 سالگی می باشد و با توده ی بدون درد در زیر آرئول و ترشح از Nipple بروز می نماید. تمام زنان بالای 35 سال در معرض خطر سرطان پستان بوده و تست های غربالگری در مورد آن ها میسر خواهد بود.
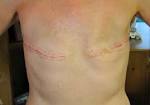
برای درمان سرطان پستان، بهترین گزینه عمل جراحی ماستکتومی می باشد.
ریسک فاکتورهای سرطان پستان کدامند؟
ریسک فاکتور یعنی هر عاملی که در احتمال ابتلا به یک بیماری نظیر سرطان موثر باشد. سرطان¬های مختلف دارای ریسک فاکتورهای مختلفی هستند. به عنوان مثال، قرار گرفتن در معرض نور شدید خورشید ریسک فاکتوری برای ابتلا به سرطان پوست می¬باشد. سیگار کشیدن ،ریسک فاکتوری برای ابتلا به سرطان¬های ریه، دهان، حنجره، مثانه، کلیه، و چند ارگان دیگر می¬باشد.
اما ریسک فاکتورها همه چیز را به ما نمی¬گوید. داشتن یک یا حتی چند ریسک فاکتور به معنای احتمال ابتلا به آن بیماری نیست. اکثر زنان با داشتن یک یا چند ریسک فاکتور سرطان پستان هرگز دچار این بیماری نمی¬شوند، درحالی¬که بسیاری از زنان مبتلا به سرطان پستان هیچ ¬یک از ریسک فاکتورهای ظاهری را ندارند (به استثنای زن بودن و افزایش سن). حتی اگر زنی بر اثر داشتن ریسک فاکتورهایی دچار سرطان پستان شد، تشخیص نقش و تاثیر این ریسک فاکتورها دشوار است.
انواع گوناگونی از ریسک فاکتورها وجود دارد. برخی از این فاکتورها، نظیر نژاد یا سن بیمار، قابل تغییر نیست. سایر ریسک فاکتورها با عوامل سرطان¬زا در محیط مرتبط هستند. بااین حال برخی دیگر به رفتارهای فردی مربوطند، مانند سیگار کشیدن، نوشیدن الکل، و رژیم غذایی. برخی فاکتورها تاثیر بیشتری بر احتمال ابتلا به بیماری دارند، و به علت فاکتورهایی نظیر افزایش سن یا سبک زندگی احتمال ابتلا به سرطان پستان در طول زمان قابل تغییر است.
ریسک فاکتورهایی که قابل تغییر نیستند:
جنسیت
زن بودن صرفا ریسک فاکتور اصلی برای ابتلا به سرطان پستان است. مردان نیز دچار سرطان پستان می¬شوند، اما این بیماری در زنان تقریبا 100 برابر شایع تر از مردان است. شاید علت این امر آنست که مردان هورمون های زنانه استروژن و پروژسترون کمتری دارند، هورمون هایی که رشد سلول سرطان پستان را افزایش می دهد.
افزایش سن
احتمال ابتلا به سرطان پستان با بالا رفتن سن افزایش می یابد. از هر 8 سرطان پستان تهاجمی 1 مورد در زنان بالای 45 سال بروز می¬یابد، در حالی که حدود دو سوم سرطان های پستان تهاجمی در زنان 55 ساله یا مسن تر دیده می شود.
ریسک فاکتورهای ژنتیکی
تصور می¬شود که حدود 5 تا 10 درصد از موارد سرطان پستان ارثی است، یعنی مستقیما ناشی از نقص های ژنتیکی (به نام موتاسیون ها) که از یکی از والدین به ارث برده می¬شود، می باشد.
BRCA1 و BRCA2: شایع ترین علت سرطان پستان ارثی موتاسیون ارثی در ژن های BRCA1 و BRCA2 می باشد. در سلول¬های طبیعی، این ژن ها با ساختن پروتئین هایی که از رشد غیرطبیعی سلول ها جلوگیری می¬کند مانع بروز سرطان می شوند. در صورت به ارث بردن رونوشت جهش یافته¬ای از هر یک از ژن های مذکور از یکی از والدین، احتمال ابتلا به سرطان پستان در طول زندگی بسیار بالا خواهد بود. این احتمال در اعضای برخی از خانواده هایی با موتاسیون های BRCA تا 80% نیز می رسد. در افرادی با چنین موتاسیون هایی در مقایسه با زنانی که دچار چنین موتاسیون هایی نیستند سرطان در سنین پایین¬تر و غالبا در هر دو پستان بروز می¬یابد. احتمال ابتلا به سایر سرطان ها، به ویژه سرطان تخمدان، در زنانی با این موتاسیون های ارثی نیز به مراتب بیشتر است.
در ایالات متحده موتاسیون¬های BRCA در نژاد زنان یهودی اشکنازی (اروپای شرقی) نسبت به سایر گروه¬های نژادی شایع-تر است، البته در هر نژاد دیگری نیز قابل بروز است.
سابقه خانوادگی سرطان پستان
در زنانی که خویشاوند نزدیک آنان دچار سرطان پستان باشد احتمال ابتلا به این بیماری به مراتب بیشتر است.
مبتلا بودن یکی از بستگان درجه یک (مادر، خواهر) به سرطان پستان احتمال ابتلا را تقریبا دو برابر می¬کند. مبتلا بودن بستگان درجه دو احتمال ابتلا را تقریبا تا سه برابر افزایش می دهد. احتمال ابتلا دقیقا مشخص نیست، اما اگر در سابقه خانوادگی زنی، مورد ابتلا به سرطان پستان در پدر یا برادر به چشم بخورد احتمال ابتلا به سرطان پستان در وی افزایش می یابد. به¬طورکلی کمتر از 15% از زنان مبتلا به سرطان پستان یک فرد مبتلا در خانواده و بستگان خود دارند. این بدان معناست که در سابقه خانوادگی اکثر زنان (بیش از 85%) که دچار سرطان پستان می¬شوند این بیماری وجود ندارد.
سابقه شخصی سرطان پستان
در زنی که دچار سرطان در یک پستان باشد احتمال ابتلا به نوع جدیدی از سرطان در پستان دیگر یا قسمت دیگری از همان پستان 3 تا 4 برابر بیشتر است. این حالت با عود سرطان اولیه متفاوت است.
نژاد
به¬طورکلی، احتمال ابتلا به سرطان پستان در زنان سفیدپوست نسبت به زنان آمریکایی-آفریقایی¬تبار (سیاهان آمریکا) اندکی بیشتر است، اما احتمال مرگ زنان آمریکایی-آفریقایی¬تبار بر اثر این بیماری بیشتر است. با این حال، احتمال ابتلا به سرطان پستان در زنان زیر 45 سال در زنان آمریکایی-آفریقایی¬تبار شایع¬تر است. احتمال ابتلا و مرگ در اثر سرطان پستان در زنان آسیایی، اسپانیایی، و بومی آمریکایی کمتر است.
بافت متراکم پستان
زنانی که دارای بافت متراکم پستان هستند (طبق آنچه در ماموگرام نشان داده می¬شود) بافت غده ای پستان آنان بیشتر و چربی آن کمتر است، احتمال ابتلا به سرطان پستان در آنان بیشتر می¬باشد. متاسفانه، بافت متراکم پستان تشخیص ضایعات پستان را در ماموگرام¬ها برای پزشکان دشوارتر می¬سازد.
برخی بیماری های خوش خیم پستان
در زنانی که مبتلا به بیماری های خوش خیم پستان تشخیص داده شده باشند احتمال ابتلا به سرطان پستان بیشتر است. برخی از این بیماری¬ها بیشتر از بقیه موارد با احتمال ابتلا به سرطان پستان مرتبط است. پزشکان غالبا بیماری های خوش خیم پستان را بر حسب نحوه تاثیر آنها بر این احتمال ابتلا به سه دسته تقسیم می کنند.
ضایعات غیرتکثیری: این بیماری¬ها ربطی به رشد غیرطبیعی بافت پستان ندارد. ظاهرا این ضایعات تاثیری بر احتمال ابتلا به سرطان پستان ندارند، ولی اگر هم اثری داشته باشند بسیار جزئی است.
این موارد عبارتند از:
• فیبروز و/یا کیست¬های ساده (که به آنها تغییرات یا بیماری فیبروکیستیک گفته می¬شود)
• هیپرپلازی خفیف
• آدنوز
• اکتازی داکتال (اتساع مجرای پستان)
• ﺗﻮﻣــﻮر ﻓﯿﻠــﻮدس (خوش¬خیم)
• پاپیلومای منفرد
• نکروز چربی
• فیبروز دور مجرایی
• متاپلازی آپوکرین و اسکوآموس (سنگفرشی)
• کلسیفیکاسیون با منشا اپی¬تلیومی
• ماستیت (التهاب و عفونت پستان)
• سایر تومورهای خوش¬خیم (لیپوما، هامارتوما، همانژیوم، نوروفیبروم، آدنومیلیو اپیتلیوم )
ضایعات تکثیری بدون آتی¬پیا (ناهنجاری): در این بیماری¬ها رشد غیرطبیعی سلول¬ها در مجراها یا لوبول¬های بافت پستان مشاهده می¬شود. ظاهرا چنین حالتی احتمال ابتلا به سرطان پستان را اندکی افزایش می¬دهد (یک ونیم تا دو برابرِ حالت طبیعی). این ضایعات عبارتند از:
• هیپرپلازی معمول داکتال (بدون آتی¬پیا)
• فیبروآدنوما
• آدنوز اسکلروزان
• پاپیلوم¬های فراوان (پاپیلوماتوز)
• اسکار رادیال
ضایعات تکثیری همراه با آتی¬پیا : در این بیماری¬ها رشد غیرطبیعی سلول¬ها در مجراها یا لوبول¬های بافت پستان مشاهده می-شود، در حالی¬که برخی سلول¬ها دیگر حالت طبیعی ندارند. این ضایعات تاثیر معنی¬دارتری بر احتمال ابتلا به سرطان سینه دارند، به¬طوری¬که سه و نیم تا پنج برابر حالت طبیعی خواهد بود. این نوع ضایعات عبارتند از:
• هیپرپلازی داکتال آتیپیک (ADH)
• هیپرپلازی لوبولار آتیپیک (ALH)
زنانی با سابقه خانوادگی سرطان پستان و دچار هیپرپلازی یا هیپرپلازی آتیپیک به احتمال بیشتری دچار سرطان پستان خواهند شد.
کارسینوم لوبولار درجا
در کارسینوم لوبولار درجا (LCIS) سلول¬هایی که شبیه سلول¬های سرطانی هستند در لوبول¬های غدد شیری پستان رشد می-کنند، البته به خارج از جداره لوبول¬ها انتشار نمی¬یابند. کارسینوم لوبولار درجا (LCIS) (که به آن نئوپلازی لوبولار نیز گفته می-شود) گاهی با کارسینوم داکتال درجا (DCIS) به عنوان یک سرطان پستان غیرتهاجمی طبقه¬بندی می¬شود ولی با DCIS یک تفاوت دارد و آن اینکه در صورت عدم درمان به سرطان تهاجمی تبدیل نمی¬شود.
زنان مبتلا به کارسینوم لوبولار درجا 7 تا 11 برابر در معرض خطر بیشتری برای ابتلا به سرطان تهاجمی در هر دو پستان هستند؛ به همین دلیل حتما باید معاینات بالینی و ماموگرام دقیق و منظم داشته باشند.
سیکل¬های قاعدگی
در زنانی که در سنین پایین قاعده شده باشند (قبل از سن 12 سالگی) و به همین دلیل عادت ماهیانه های بیشتری داشته باشند و/یا دیرتر یائسه شوند (پس از 55 سالگی) خطر ابتلا به سرطان پستان بیشتر است. ممکن است این افزایش احتمال ابتلا ناشی از قرار گرفتن طولانی¬مدت در معرض هورمون¬های استروژن و پروژسترون باشد.
سابقه پرتودرمانی در ناحیه قفسه سینه
در زنانی که، در دوران کودکی یا در اوایل جوانی، تحت پرتودرمانی در ناحیه قفسه سینه جهت درمان سرطان دیگری قرار گرفته باشند (مثلا بیماری هوچکین یا لنفوم غیرهوچکین) احتمال ابتلا به سرطان پستان معنی¬دارتر خواهد بود. این احتمال ابتلا با توجه سنی که بیمار پرتودرمانی انجام داده است فرق می¬کند. چنانچه شیمی¬درمانی هم انجام شده باشد، ممکن است مدتی تولید هورمون تخمدان متوقف شده باشد، و احتمال ابتلا کاهش یابد. درصورتی که پرتودرمانی در سنین بلوغ یعنی زمان رشد پستان¬ها انجام شده باشد احتمال ابتلا به سرطان سینه بر اثر پرتودرمانی در ناحیه قفسه سینه بسیار زیاد خواهد بود. ظاهرا پرتودرمانی پس از 40 سالگی احتمال ابتلا به سرطان سینه را افزایش نمی¬دهد.
درمان با دارو دی¬اتیل¬استیل¬بترول
از دهه 1940 تا دهه 1960 به برخی از زنان باردار داروی دی¬اتیل¬استیل¬بترول (DES) داده می¬شد زیرا تصور می¬شد این دارو باعث کاهش احتمال سقط جنین می¬شود. احتمال ابتلا به سرطان پستان در این زنان اندکی بیشتر است. زنانی که مادران آن¬ها در طول بارداری این دارو را مصرف کرده¬اند نیز در خطر بیشتری برای ابتلا به سرطان سینه قرار دارند.
ریسک¬فاکتورهای مرتبط با شیوه زندگی و احتمال ابتلا به سرطان پستان
داشتن فرزند
احتمال ابتلا به سرطان پستان در زنانی که بچه¬دار نشده¬اند و یا اولین فرزندشان را پس از 30 سالگی به دنیا آورده¬اند اندکی بیشتر است. بارداری¬های متعدد و بارداری در سنین پایین ممکن است احتمال ابتلا به سرطان پستان را کاهش دهد. چنین تاثیری ناشی از این امر است که بارداری تعداد کلی سیکل¬های قاعدگی در طول زندگی را کاهش می¬دهد.
پیشگیری از بارداری
مصرف اخیر قرص ضدبارداری: مطالعات نشان¬ می¬دهند در زنانی که قرص¬های ضدبارداری مصرف می¬کنند نسبت به زنانی که هرگز از این قرص¬ها استفاده نکرده¬اند احتمال ابتلا به سرطان پستان اندکی بیشتر است. با قطع مصرف این قرص¬ها ظاهرا این احتمالِ ابتلا به میزان نرمال خود بازمی¬گردد. به نظر می¬رسد در زنانی که بیش از 10 سال است مصرف این قرص¬ها را قطع کرده¬اند احتمال ابتلا به سرطان بیشتر نیست. در صورت تمایل مصرف این قرص¬ها زنان باید با پزشک خود درباره سایر ریسک فاکتورهای سرطان پستان مشورت نمایند.
دپومدروکسی¬پروژسترون استات (DMPA): نوع تزریقی پروژسترون است که هر سه ماه یک¬بار جهت پیشگیری از بارداری تزریق می¬شود. مطالعاتی تاثیر DMPA را بر احتمال ابتلا به سرطان پستان بررسی کرده¬اند. ظاهرا در زنانی که در حال¬حاضر DMPA تزریق می¬کنند احتمال ابتلا بیشتر است اما چنانچه 5 سال پیش از این روش استفاده می¬کرده¬اند این احتمال زیاد نیست.
هورمونی درمانی پس از یائسگی
سال¬ها از هورمون درمانی با استروژن (غالبا در ترکیب با پروژسترون) برای بهبود علائم ناشی از یائسگی و پیشگیری از استئوپروز (پوکی استخوان) استفاده می¬شد. مطالعات قبلی نشان داده¬اند که چنین درمانی ممکن است منافع دیگری نیز در بر داشته باشد، اما در مطالعات جدیدتر و با طراحی بهتر چنین مزایایی مشاهده نشده¬است. این درمان نام¬های متعددی دارد، از جمله هورمون درمانی پس از یائسگی (PHT)، هورمون درمانی جایگزین (HRT)، و هورمون درمانی در یائسگی (MHT). دو نوع اصلی این درمان وجود دارد. در زنانی که همچنان رحم خود را حفظ کرده¬اند، پزشکان غالبا ترکیب استروژن و پروژسترون را تجویز می¬کنند (که به آن هورمون درمانی ترکیبی یا HT گفته می¬شود). علت نیاز به پروژسترون آنست که استروژن به¬تنهایی احتمال ابتلا به سرطان رحم را افزایش می¬دهد. برای زنانی که رحم آنها برداشته شده است (هیسترکتومی)، فقط استروژن تجویز می¬شود. به این شیوه، درمان جایگزینی استروژن (ERT) یا صرفا استروژن درمانی (ET) گفته می¬شود.
هورمون درمانی ترکیبی: هورمون درمانی ترکیبی پس از یائسگی احتمال ابتلا به سرطان پستان را افزایش می¬دهد. حتی ممکن است احتمال مرگ بر اثر ابتلا به سرطان پستان را نیز افزایش دهد. با هورمون درمانی ترکیبی حتی به مدت 2 سال نیز این افزایش احتمال وجود دارد. هورمون درمانی ترکیبی احتمال بروز سرطان در سن بالاتر را افزایش می¬دهد. افزایش احتمالِ ابتلا بر اثر هورمون درمانی ترکیبی ظاهرا شامل حال افرادی است که در حال حاضر یا اخیرا تحت چنین درمانی بوده¬اند. در عرض 5 سال پس از قطع درمان ترکیبی احتمال ابتلا به سرطان پستان در چنین فردی مشابه افراد عادی خواهد شد و به حالت قبلی و طبیعی بازمی¬گردد.
واژه bioidentical گاهی برای توصیف انواع استروژن و پروژسترون با ساختارهای شیمیایی دقیقا مشابه ساختارهای موجود در افراد طبیعی استفاده می¬شود . استفاده از این هورمون¬ها به عنوان راهی ایمن برای درمان و تسکین علائم یائسگی به بازار عرضه شده است. توجه به این نکته حائز اهمیت است که مطالعات اندکی هورمون¬های "طبیعی" یا فرمولاسیون¬های شیمیایی که هورمون¬های "bioidentical" نیز نامیده می¬شوند را با انواع مصنوعی هورمون¬ها مقایسه کرده¬اند، اما شواهدی مبنی بر ایمنی یا اثربخشی بیشتر آن¬ها به دست نیامد. ریسک¬های ناشی از استفاده از این هورمون¬های bioidentical بر سلامتی نیز باید مانند هر نوع هورمون¬درمانی دیگری تلقی شود.
استروژن درمانی (ET): استفاده از استروژن به تنهایی پس از یائسگی احتمال ابتلا به سرطان پستان را افزایش نمی¬دهد. درواقع، برخی مطالعات حاکی از آنند زنانی که رحم خود را برداشته¬اند و استروژن مصرف می¬کنند کمتر در معرض ابتلا به سرطان پستان هستند. بااینحال به نظر می¬رسد در زنانی که استروژن دریافت می¬کنند خطر بروز سکته و لخته¬ شدن خون بیشتر است. علاوه براین، در برخی مطالعات مشاهده شده است در زنانی که مدت طولانی استروژن دریافت می¬کنند (بیش از 10 سال) احتمال ابتلا به سرطان تخمدان بیشتر است. در حال حاضر تعداد اندکی شواهد محکم برای استفاده از هورمون درمانی پس از یائسگی (به صورت هورمون درمانی ترکیبی یا استروژن درمانی) وجود دارد، به استثنای امکان درمان کوتاه-مدت علائم یائسگی. هورمون درمانی ترکیبی علاوه بر افزایش احتمال ابتلا به سرطان پستان احتمال ابتلا به بیماری قلبی، لخته¬ شدن خون، و سکته را نیز افزایش می¬دهد. درمان مذکور احتمال ابتلا به سرطان روده بزرگ یا راست¬روده) و استئوپروز را کاهش می¬دهد، اما این مزیت باید با ضرر احتمالی آن مقایسه شود، به خصوص اینکه راه¬های موثرتری برای پیشگیری و درمان استئوپروز وجود دارد.
استروژن درمانی ظاهرا احتمال سرطان پستان را افزایش نمی¬دهد، ولی ممکن است احتمال سکته و لخته¬ شدن خون را افزایش دهد.
یک خانم باید پس از مشورت با پزشک خود و درنظر گرفتن مزایا و معایب مربوطه و با توجه به شدت علائم یائسگی و سایر ریسک فاکتورهای مربوط به بیماری قلبی، سرطان پستان، و استئوپروز به هورمون درمانی پس از یائسگی اقدام نماید. چنانچه پس از مشورت با پزشک استفاده از هورمون¬ها برای علائم یائسگی در نظر گرفته شد، بهتر است کمترین دوز در کوتاه¬ترین زمانِ ممکن جهت کنترل علائم استفاده شود.
شیردهی
برخی مطالعات نشان می¬دهند که شیردهی ممکن است احتمال ابتلا به سرطان پستان را اندکی کاهش دهد، به ویژه اگر یک سال و نیم تا دو سال شیر داده شود. اما بررسی چنین موضوعی اندکی دشوار است، به¬خصوص در کشورهایی مانند ایالات متحده که دوره طولانی شیردهی متداول نیست.
چنین تاثیر احتمالی ممکن است ناشی از آن باشد که شیردهی تعداد کلی سیکل¬های قاعدگی در طول زندگی را کاهش می-دهد (شبیه شروع شدن سیکل¬های قاعدگی در سن بالاتر یا یائسگی زودهنگام).
الکل
مصرف الکل قطعا سبب افزایش احتمال ابتلا به سرطان پستان می¬¬¬شود. این احتمال با مقدار الکل مصرفی افزایش می¬یابد. احتمال ابتلا در زنانی که روزانه یک بار الکل می¬نوشند در مقایسه با زنان غیرالکلی اندکی بیشتر است. زنانی که روزانه 2 یا 5 بار الکل می¬نوشند نسبت به زنانی که اصلا الکل نمی¬نوشند 5/1 برابر بیشتر در معرض ابتلا قرار دارند. زیاده روی در نوشیدن الکل احتمال ابتلا به سایر انواع سرطان را افزایش می¬دهد.
اضافه وزن یا چاقی
اضافه وزن یا چاقی پس از یائسگی احتمال ابتلا به سرطان پستان را افزایش می¬دهد. قبل از یائسگی تخمدان¬ها قسمت اعظم هورمون استروژن بدن و سلول¬های بافت چربی مقدار اندکی از آن را ترشح می¬کنند. پس از یائسگی (زمانی که تخمدان¬ها دیگر استروژن تولید نمی¬کنند) قسمت اعظم استروژن توسط سلول¬های بافت چربی تولید می¬شود. وجود بافت¬های چربیِ بیشتر پس از یائسگی می¬تواند سبب افزایش سطح استروژن در بدن شود که خود خطر ابتلا به سرطان پستان را افزایش می¬دهد. سطح انسولین در خون زنانی که دچار اضافه وزن هستند نیز بیشتر است. بالا بودن سطح انسولین خون نیز با ابتلا به برخی سرطان¬ها مرتبط است، از جمله سرطان پستان.
اما ارتباط بین وزن و احتمال ابتلا به سرطان پستان پیچیده است. به عنوان مثال، این ارتباط ظاهرا احتمال ابتلا به این سرطان را در زنانی افزایش می¬دهد که در سنین نوجوانی یا بزرگسالی دچار اضافه وزن شده¬اند نه زنانی که از دوران کودکی این اضافه وزن را داشته¬اند. علاوه براین، چربی اضافه در ناحیه شکم و پهلوها ممکن است این احتمال را نسبت به داشتن چربی اضافه در ناحیه لگن و ران¬ها بیشتر کند. پژوهشگران معتقدند که سلول¬های چربی در قسمت¬های مختلف بدن تفاوت-های جزئی با هم دارند که ممکن است علت همین امر باشد.
فعالیت بدنی
شواهد روز افزونی وجود دارد مبنی بر اینکه فعالیت بدنی به شکل ورزش کردن احتمال ابتلا به سرطان پستان را کاهش می-دهد. پرسش اصلی آنست که چه مقدار ورزش لازم است. در یک مطالعه از کارآزمایی سلامت خانم¬ها (WHI)، 15/1 تا 5/2 ساعت پیاده¬روی تند در هفته احتمال ابتلا تا 18% کاهش می¬دهد. 10 ساعت پیاده¬روی در هفته احتمال ابتلا را به مقدار بیشتری کاهش داد.
فاکتورهای مربوط به تاثیر غیرقطعی، بحث¬برانگیز یا ثابت¬نشده بر احتمال ابتلا به سرطان پستان
رژیم غذایی و دریافت ویتامین
بسیاری از مطالعات به ارتباط بین تغذیه و احتمال ابتلا به سرطان پستان را بررسی کرده¬اند، اما تاکنون نتایج ضد و نقیضی به دست آمده¬است. برخی مطالعات نشان داده اند که رژیم غذایی ممکن است تاثیرگذار باشد، اما برخی دیگر شواهدی مبنی بر تاثیر رژیم غذایی بر احتمال ابتلا به سرطان پستان نیافته¬اند. در مطالعات مقدار چربی موجود در رژیم غذایی، مصرف میوه، سبزیجات و گوشت بررسی شده است. هیچ ارتباط مشخصی بین آنها و احتمال ابتلا به سرطان پستان مشاهده نشده است.
در مطالعات میزان ویتامین¬ها نیز بررسی شده¬است و مجددا نتایج متناقضی حاصل شد. درواقع در برخی مطالعات در زنانی که مواد غذایی خاصی را بیشتر مصرف می¬کنند افزایش احتمال ابتلا به سرطان پستان مشاهده شد. تاکنون، در هیچ مطالعه¬ای نشان داده نشده است که مصرف ویتامین¬ها احتمال ابتلا را کاهش می¬دهد. البته این بدان معنا نیست که داشتن یک رژیم غذایی سالم فایده¬ای در بر ندارد. یک رژیم غذایی کم¬چربی، حاوی گوشت قرمز و گوشت¬های فرآوری شده اندک، و سرشار از میوه و سبزیجات مزایای دیگری بر سلامتی به ارمغان خواهد داشت.
بسیاری از مطالعات نشان داده اند در کشورهایی که رژیم غذایی کم چربی، اسيدهاي چرب غير اشباع، و چربی اشباع کمتری متداول است سرطان پستان کمتر بروز می¬یابد. اما در مطالعات متعددی بر روی زنان در ایالت متحده هیچ ارتباطی بین احتمال ابتلا به سرطان پستان و چربی رژیم غذایی مشاهد نشد. پژوهشگران هنوز نمی¬دانند چگونه این عدم تطابق ظاهری را نشان دهند. شاید علت آن تاحدی مربوط به تاثیر رژیم غذایی بر وزن بدن باشد. علاوه براین، مطالعاتی که ارتباط رژیم غذایی با احتمال ابتلا به سرطان پستان را در کشورهای مختلف مقایسه می¬کنند به علت تفاوت¬های دیگری (مانند میزان فعالیت، دریافت سایر مواد غذایی، و فاکتورهای ژنتیکی) که ممکن است بر احتمال ابتلا به سرطان پستان تاثیرگذار باشد پیچیده¬تر می¬شوند.
برای یافتن تاثیر انواع چربی¬های مصرفی بر احتمال ابتلا به سرطان پستان پژوهش¬های بیشتری لازم است. اما واضح است که کالری¬ها تاثیرگذار و مهم¬اند، و چربی نیز یک منبع اصلی کالری است. رژیم¬های غذایی پرچربی ممکن است سبب اضافه وزن و چاقی شود، که خود عاملی برای ابتلا به سرطان پستان محسوب می¬شود. همچنین نشان داده شده است که یک رژیم غذایی پرچربی بر احتمال ابتلا به سایر انواع سرطان موثر است، و دریافت انواع خاصی از چربی¬ها قطعا" با احتمال ابتلا به بیماری قلبی در ارتباط است.
ضدعرق¬ها
شایعات حاکی از آنند که مواد شیمیایی موجود در ضدعرق¬های زیر بغل از طریق پوست جذب و سپس باعث اختلال در گردش لنف می¬شوند، در نتیجه سبب ایجاد توکسین¬ها در پستان¬ها و در نهایت ابتلا به سرطان پستان می¬شود.
شواهد معدودی برای تایید این شایعه موجود است. در یک مطالعه کوچک، در نمونه کوچکی از تومورهای سرطان پستان، میزان اندک پارابن (مورد استفاده به¬عنوان ماده نگهدارنده در ضدعرق¬ها و سایر محصولات) بررسی شده است، این ماده فعالیتی شبیه استروژن را در سلول¬های بدن ایجاد می¬کند. اما در این مطالعه بررسی نشد که آیا پارابن سبب تومور می¬شود. این یک یافته مقدماتی است، و پژوهش¬های بیشتری لازم است تا نوع تاثیر آن، البته اگر اثری داشته باشد، بر احتمال ابتلا به سرطان پستان مشخص شود. از سوی دیگر، در یک مطالعه گسترده درباره علل سرطان پستان هیچگونه افزایش ابتلا به سرطان پستان در زنانی که از ضدعرق¬های زیربغل استفاده می¬کنند و/یا زیر بغل خود را اصلاح می¬کنند مشاهده نشد.
سینه بند
شایعات حاکی از آنند که بستن سوتین با جلوگیری از جریان لنف می¬تواند باعث سرطان پستان شود. چنین ادعایی هیچگونه مبنای علمی یا بالینی مناسبی ندارد. زنانی که همواره سوتین می¬پوشند احتمالا لاغرتر هستند یا سینه¬های کوچک¬تری دارند.
سقط القایی یا تحریک شده
مطالعات متعددی اطلاعات کاملا قانع¬کننده¬ای ارائه کرده¬اند که سقط القا شده و سقط¬های خودبخودی یک تاثیر کلی بر احتمال ابتلا به سرطان پستان دارند.
پروتز سینه
مطالعات متعددی دریافته¬اند که پروتزهای سینه احتمال ابتلا به سرطان پستان را افزایش نمی¬دهد، هر چند که سیلیکون به کار رفته در ساختار پروتزهای سینه می¬تواند باعث ایجاد بافت اسکار در نسج پستان شود. پروتزها مشاهده بافت پستان در ماموگرام¬های استاندارد را دشوارتر می¬کند، اما تصاویر تکمیلی با اشعه ایکس به نام نماهای تغییر مکان پروتز (یک روش ماموگرافی) بافت پستان دقیق¬تر قابل مشاهده است.
پروتزهای سینه ممکن است با نوع نادری از لنفوم به نام لنفوم بدخیم سلول بزرگ آناپلاستیک مرتبط باشد. این لنفوم به ندرت در بافت پستان اطراف پروتزها مشاهده می¬شود. با این¬حال، تاکنون موارد بسیار اندکی مبنی بر افزایش معنی¬دار احتمال ابتلا به این لنفوم در زنانی که پروتز گذاشته¬اند موجود است.
مواد شیمیایی موجود در محیط
جهت بررسی اثرات احتمالی زیست¬محیطی بر احتمال ابتلا به سرطان پستان پژوهش¬های متعددی انجام شده است و موارد بیشتری نیز در حال انجام است.
ترکیبات موجود در محیط که بر روی حیوانات آزمایشگاهی آزمایش شده¬اند خصوصیات مشابه پروژسترون را نشان داده¬اند که حائز اهمیت و قابل توجه است. از لحاظ تئوری، این ترکیبات بر احتمال ابتلا به سرطان پستان تاثیرگذارند. به¬عنوان مثال، مواد موجود در پلاستیک¬ها، برخی مواد آرایشی و محصولات بهداشتی، آفت¬کش¬ها (نظیر DDE)، و ترکیبات پلی کلره بی-فنیل (PCBs) ظاهرا چنین خصوصیاتی دارند.
این مسئله طبیعتا می¬تواند سبب ایجاد دغدغه¬ها و نگرانی¬های عمومی ¬شود، اما در حال حاضر پژوهش¬ها ارتباط مشخصی بین احتمال ابتلا به سرطان پستان و قرارگرفتن در معرض این مواد را نشان نمی¬دهند. متاسفانه، بررسی چنین تاثیراتی در انسان¬ها دشوار است. برای تشخیص بهتر اثرات احتمالی این مواد و مواد مشابه بر سلامتی پژوهش¬های بیشتری لازم است.
سیگار کشیدن
تا مدت¬ها، در مطالعات هیچگونه ارتباطی بین سیگار کشیدن و احتمال ابتلا به سرطان پستان مشاهده نشد. اما در سال¬های اخیر، برخی مطالعات نشان داده¬اند که سیگار کشیدن ممکن است احتمال ابتلا به سرطان پستان را افزایش دهد. به نظر می-رسد این افزایش احتمال در مورد برخی گروه¬ها صادق باشد؛ مثلا زنانی که از سنین جوانی شروع به سیگار کشیدن کرده¬اند. در سال 2009، آژانس بین¬المللی تحقیقات درباره سرطان (IARC) اعلام کرد که شواهد محدودی مبنی بر سرطان پستان ناشی از استعمال سیگار وجود دارد.
هدف اصلی پژوهش¬ها آنست که آیا استنشاق دود سیگار دیگران احتمال ابتلا به سرطان پستان را افزایش می¬دهد. سیگار کشیدن و قرار گرفتن در معرض دود سیگار دیگران شامل مواد شیمیایی است که در غلظت¬های بالا، باعث سرطان پستان می¬شود. این مواد شیمیایی موجود در سیگار به بافت پستان نفوذ می¬کند و در شیر پستان یافت می¬شود.
شواهد مربوط به استنشاق دود سیگار دیگران و احتمال ابتلا به سرطان پستان در مطالعات انسانی حداقل تا اندازه¬ای بحث-برانگیز است، چرا که ارتباط بین سیگار کشیدن و احتمال ابتلا به سرطان پستان هنوز دقیقا مشخص نیست. یک دلیل احتمالی آنست که دود سیگار ممکن است بر احتمال ابتلا به سرطان پستان در سیگاری¬ها و افرادی که در معرض این دود قرار دارند اثرات مختلفی داشته باشد.
در گزارشی از آژانس حفاظت محیط زیست کالیفرنیا در سال 2005 ذکر شد شواهدی مبنی بر ارتباط استنشاق دود سیگار دیگران و احتمال ابتلا به سرطان پستان در افراد جوان¬تر و به¬ویژه افرادی که دچار یائسگی زودرس یا دیررس (premenopausal) شده¬اند وجود دارد. طبق گزارش جراحان عمومی ایالت متحده در سال 2006، "اثرات قرار گرفتن در معرض دود سیگار دیگران بر سلامتی"، شواهد معنی¬دار اما ناکافی مبنی بر چنین ارتباطی وجود دارد. در هر حال، این ارتباطِ احتمالی با سرطان پستان همچنان دلیل دیگری برای اجتناب از استنشاق دود سیگار دیگران می¬باشد.
شب کاری
مطالعات متعددی نشان می¬دهند زنانی که شب¬ها کار می¬کنند- مثلا پرستاران شیفت شب- احتمال دارد در معرض خطر بیشتری برای ابتلا به سرطان پستان باشند. این یافته نسبتا جدیدتر است، و مطالعات بیشتری این مسئله را تحت بررسی قرار داده¬اند. برخی پژوهشگران بر این باورند که این اثر ناشی از تغییرات سطح هورمون ملاتونین است، هورمونی که در اثر قرار گرفتن بدن در معرض نور مصنوعی در شب ترشح می¬شود، البته سایر هورمون¬ها نیز تحت بررسی هستند.
ترجمه : دکتر صدیقه قاسمی


